Piektdien, 2013. gada 6. septembrī. Antonijs Ribass joprojām atceras savu pavadoņu izbrīnīto seju, kad dzīvesvietas beigās pirms 17 gadiem viņš stāstīja, ka viņš dodas uz ASV, lai specializētos audzēju imunoloģijā. Tolaik ķermeņa aizsargspējas stimulēšana cīņā ar vēzi medicīnas aprindās tika uzskatīta par ceļu, kas veda tikai uz mirušu ceļu.
Tā pati pārsteiguma seja ir tāda, kuru, iespējams, daži no šiem kolēģiem ir ieraudzījuši cerīgos jaunās paaudzes zāļu, kas palīdz pašam organismam cīnīties ar audzēja šūnām, rezultātiem.
Šīs zāles, kas joprojām tiek izstrādātas, ir vērstas uz to, lai novērstu vēža šūnu paslēpšanos un izkļūšanu no imūnsistēmas šūnām - limfocītiem. Ar visām atrunām, kas jāveic cīņā pret šo sarežģīto slimību (vai slimībām, ir aptuveni 200 dažādu un katrs pacients uz katru reaģē atšķirīgi), un ir arī tādi, kas runā par jaunu vēža stadiju.
"Jaunie sasniegumi, kas iesniegti tādā veidā, ir revolūcija slimības ārstēšanas stratēģijā, un dažos gadījumos tie iezīmēs pirms un pēc, " saka César Rodríguez, Spānijas Medicīniskās onkoloģijas biedrības (SEOM) zinātniskais sekretārs., kurš piedalījās dažu šo terapiju rezultātu prezentācijā Amerikas Medicīniskās onkoloģijas biedrības (ASCO) kongresā, kas notika pirms dažiem mēnešiem Čikāgā.
Antoni Ribas, kurš kopš Jonssona visaptverošā vēža centra Kalifornijas universitātē Losandželosā (UCLA) ir kļuvis par vienu no atzītākajiem audzēju imunoloģijas speciālistiem pasaulē, ir atbildīgs par vienu no pētījumiem, kas piesaistījis vislielāko uzmanību. Katalonijas ārsts un pētnieks piedāvāja pirmos rezultātus (I fāze), lietojot lambrolizumabu - zāļu izstrādes stadijā - 135 pacientiem ar progresējošu melanomu.
40% pacientu audzēja lielums tika samazināts par vairāk nekā pusi. Starp tiem, kuri saņēma lielāko devu, uzlabojumi bija 52% pacientu. Kopumā tas bija efektīvs 70% gadījumu. Kā norāda pētījuma autori, tas ir "visaugstākais ilgstošo reakciju līmenis uz melanomu no visām zālēm, kas līdz šim pārbaudītas melanomas gadījumā, un vairumā gadījumu bez nopietnām blakusparādībām".
Papildus iegūtajiem rezultātiem patiesi interesanta lieta par narkotiku ir tā darbības mehānisma koncepcijas maiņa. Merck izstrādātās zāles neiznīcina vēža šūnas. Tas arī neiejaucas audzēja molekulārajos mehānismos, lai tas neizplatītos. Tā vietā viņam izdodas deaktivizēt vairogu, ko audzēja šūnas izmanto, lai maskētos, maldinātu un izvairītos no T limfocītu, imūnsistēmas šūnu, kas ir atbildīgas par cīņu pret tām, uzbrukumiem.
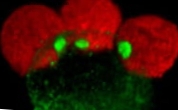
Limfocīti atpazīst audzēja šūnas caur molekulu, ko sauc par ieprogrammēto nāvi 1 (PD-1) un kas atrodas viņu membrānā. Kad šis proteīns nonāk saskarē ar neoplastisko šūnu virsmu, tas tos atpazīst un imūnsistēma tiem uzbrūk. PD-1 darbotos kā ļaundabīgu šūnu limfocītu detektors. Tomēr starp rezistences mehānismiem, kas audzējiem ir izveidojušies pret ķermeņa aizsardzības stratēģijām, ir proteīns, kas atrodas uz dažu audzēja šūnu virsmas un kas bloķē vēža šūnu detektorus - PD-1. Šī molekula, ko sauc par PD-L1, saistās ar PD-1 proteīniem un tos inaktivē. Šādā veidā limfocīti identificē audzēja šūnu kā bīstamu un neuzbrūk tai, tāpēc audzējs turpina izplatīties, neizraisot imūnsistēmas reakciju.
Šī mehānisma pamatā ir bremzes, kuras cilvēka ķermenis ir izstrādājis, lai novērstu autoimūnas procesus. Šīs parādības tiek izraisītas, ja imūnsistēmā nav neatbilstības, saskaņā ar kuru aizsargspējas cīnās ar veselām šūnām, kuras tām vajadzētu aizsargāt. Komunikācija, kas izveidojusies starp PD-1 un PD-L1, ir daļa no stratēģijām, kas izstrādātas tā, lai imūnsistēma atpazītu paša ķermeņa šūnas un neuzskatu tās par bīstamām. Tas ir, lai uzbruktu iebrucējiem vai ļaundabīgām šūnām, kas nekontrolēti replicējas, bet ne uz savām veselīgajām šūnām. Problēma rodas, kad audzēji maskējas kā veselīgas šūnas, kas rada PD-L1 vai pārmērīgi to ekspresē, kas ļauj tām izvairīties no iznīcināšanas.
Ribas izstrādātās zāles bloķē limfocītu PD-1 receptoru, lai audzēja šūnas vairs nevarētu sevi maskēt kā veselīgas. Pētījums parāda, kā, pateicoties šai narkotikai, limfocīti cīnās ne tikai ar primāro jaunveidojumu, bet arī ar metastāzēm.
Laboratorijas ir apzinājušās šīs terapeitiskās stratēģijas nozīmīgumu un velta savus centienus (un resursus) šo daudzsološo ceļu izpētei, kuri jau ir devuši savus pirmos rezultātus. Tas attiecas uz ipilimumabu (Yervoy tā komercnosaukumā, no Bristol-Myers Squibb), kas Spānijas tirgū ieradās pagājušā gada decembrī, lai ārstētu metastātisku melanomu, kurā iepriekšējās terapijas nebija izdevušās.
Šīs zāles bloķē citu T-šūnu membrānas olbaltumvielu (CTLA4), kas arī kavē aizsargspēju aktivizēšanu. Tāpat kā lambrolizumabs, zāles saistās ar imūnsistēmas šūnu receptoriem un ļauj tām uzbrukt neoplastiskajām šūnām.
Varbūt vēža imunoterapijas nākotne ir bloķēt nevis vienu, bet vairākus slēdžus, kas izslēdz limfocītu darbību. Uz šo adresi norādīts vēl viens darbs, kas tika prezentēts ASCO. Pētnieki Ludviga vēža imūnterapijas centrā Memoriālajā Sloan-Ketteringa vēža centrā Ņujorkā ir apvienojuši divus medikamentus, kas iedarbojas uz imūnās kontroles inhibitoriem. Viens no tiem ir ipilimumabs. Otra ir jaunattīstības zāles, ko sauc par nivolumabu (citu PD-1 inhibitoru). Neskatoties uz to, ka pētījumā piedalījās tikai neliela pacientu grupa (86) ar metastātisku melanomu, dažās devās audzējs samazinājās par 80% pusi pacientu 12 nedēļu laikā.
Šīs ir dažas no spēcīgākajām darba vietām. Bet ir vēl daudz citu zāļu, kas pēta veidus, kā novērst šķēršļus, kas palēnina limfocītu darbību pret vēzi. Daži no tiem ir vienas un tās pašas tēmas variācijas, piemēram, audzēja šūnu ligandu, PD-L1 molekulas, inhibēšana. Šajā gadījumā receptori netiek bloķēti limfocītos, kas neļauj viņiem darboties, bet gan vilinājums, ko vēzis izmanto, lai tos sajauktu.
Vall d'Hebron slimnīca Barselonā piedalās monoklonālo antivielu (Medi4736) izmēģinājumos, kas bloķē PD-L1, ko izstrādājusi MedImmune laboratorija. Krūts vēža nodaļas un centra melanomas nodaļas vadītājs Havjers Kortess skaidro, ka viņi analizē tā ietekmi pacientiem ar krūts vēzi. "Mums ir provizoriski, bet ļoti interesanti dati, " viņš saka.
Jebkurā gadījumā joprojām ir neatrisināti jautājumi, kas saistīti ar imūnterapiju, ko piemēro vēzim. Piemēram, atšķirīgā reakcija starp pacientiem. Lai gan dažos gadījumos tas ir ierobežots, citās tas ir iespaidīgs. Ribasa citē melanomas pacientes gadījumu, kura pirms 12 gadiem piedalījās pirmajos zāļu ipilimumab izmēģinājumos un redzēja, kā viņas audzējs ir izzudis. 10% gadījumu, piemēram, šajā gadījumā, atbilde ir paliekoša. Imūnsistēma iemācās atpazīt audzēja šūnas un turēt tās miera stāvoklī, kas ir priekšrocība salīdzinājumā ar citām ārstēšanas metodēm. "Varbūt gadījumos, kad ir pilnīga reakcija, tas notiek tāpēc, ka šo pacientu imūnsistēma nav tik palēnināta kā pārējo, " saka Ribas.
Vēl viens aspekts, kas vēl nav atrisināts, ir zināt, kāpēc labākie rezultāti ir sasniegti pacientiem ar melanomu un no attāluma plaušu un nieru vēzi. "Pirmajos divos gadījumos tie parasti ir kancerogēnu, piemēram, saules vai tabakas, izraisīti audzēji, kas izraisa DNS mutācijas. Visticamāk, ka šo mutāciju dēļ tie rada olbaltumvielas, kuras imūnsistēma var atpazīt kā svešas un kuras ir vieglāk uztveramas. atpazīt, "piebilst UCLA ārsts un pētnieks.
Papildus šiem jautājumiem labie rezultāti, ko parāda imunoterapija pret vēzi, skeptiķiem atstāj arvien mazāk vietas. "Dati, kas iznāk , ir iespaidīgi, " saka Havjers Kortess, "īpaši melanomas gadījumā, kuras ārstēšanā notiek revolūcija." "Mēs sākam daudz labāk uzzināt imūno reakciju , lai mēs varētu to uzlabot un optimizēt."
Havjers Gilems to ietekmē. Šis speciālists ir Valensijas Onkoloģijas institūta (IVO) medicīniskās onkoloģijas vadītājs, kas ir jaunveidojumu ārstēšanai specializēts fonds, kurš darbojas kā atsauces centrs Valensijas kopienā. Gilems tiek definēts kā konvertēt. "Es biju imunoterapijas skeptiķis, bet tagad es tam ticu, " viņš saka ar pusi smaidu.
Šis onkologs atceras, ka gadu desmitiem viņi lieto narkotikas (interleikīnus, citokīnus, piemēram, interferonu), kas pastiprina imūnsistēmu pret vēzi. Tomēr nebija labi zināms, kā viņi rīkojās. Atšķirība no pašreizējā brīža ir tāda, ka "vēzis izvairās no ķermeņa aizsardzības mehānismiem, un tagad mēs zinām, kāpēc." "Tagad es varu teikt, ka ticu imūnterapijai, " viņš saka, "tā nav teorija, bet gan tas, ka tā sāk dot labus rezultātus un dažos gadījumos pat labāk nekā ar jebkuru citu terapiju."
Papildus ķīmijterapijai un personalizētai ārstēšanai, kas balstīta uz katra indivīda ģenētiskajām īpašībām, viss liek domāt, ka onkoloģijai drīz būs jauni rīki, kuru pamatā ir imunoterapija, jau izstrādāto zāļu rezultāts, kā arī pārējās līnijas pētījumu procesā. "Pēdējo 10 gadu laikā ir radīta vairāk zinātniskās informācijas, kas saistīta ar vēzi, nekā iepriekšējos 2000 gados, " saka Guilems.
Avots:
Tags:
Psiholoģija Uzturs Labsajūta
Tā pati pārsteiguma seja ir tāda, kuru, iespējams, daži no šiem kolēģiem ir ieraudzījuši cerīgos jaunās paaudzes zāļu, kas palīdz pašam organismam cīnīties ar audzēja šūnām, rezultātiem.
Šīs zāles, kas joprojām tiek izstrādātas, ir vērstas uz to, lai novērstu vēža šūnu paslēpšanos un izkļūšanu no imūnsistēmas šūnām - limfocītiem. Ar visām atrunām, kas jāveic cīņā pret šo sarežģīto slimību (vai slimībām, ir aptuveni 200 dažādu un katrs pacients uz katru reaģē atšķirīgi), un ir arī tādi, kas runā par jaunu vēža stadiju.
"Jaunie sasniegumi, kas iesniegti tādā veidā, ir revolūcija slimības ārstēšanas stratēģijā, un dažos gadījumos tie iezīmēs pirms un pēc, " saka César Rodríguez, Spānijas Medicīniskās onkoloģijas biedrības (SEOM) zinātniskais sekretārs., kurš piedalījās dažu šo terapiju rezultātu prezentācijā Amerikas Medicīniskās onkoloģijas biedrības (ASCO) kongresā, kas notika pirms dažiem mēnešiem Čikāgā.
Antoni Ribas, kurš kopš Jonssona visaptverošā vēža centra Kalifornijas universitātē Losandželosā (UCLA) ir kļuvis par vienu no atzītākajiem audzēju imunoloģijas speciālistiem pasaulē, ir atbildīgs par vienu no pētījumiem, kas piesaistījis vislielāko uzmanību. Katalonijas ārsts un pētnieks piedāvāja pirmos rezultātus (I fāze), lietojot lambrolizumabu - zāļu izstrādes stadijā - 135 pacientiem ar progresējošu melanomu.
40% pacientu audzēja lielums tika samazināts par vairāk nekā pusi. Starp tiem, kuri saņēma lielāko devu, uzlabojumi bija 52% pacientu. Kopumā tas bija efektīvs 70% gadījumu. Kā norāda pētījuma autori, tas ir "visaugstākais ilgstošo reakciju līmenis uz melanomu no visām zālēm, kas līdz šim pārbaudītas melanomas gadījumā, un vairumā gadījumu bez nopietnām blakusparādībām".
Papildus iegūtajiem rezultātiem patiesi interesanta lieta par narkotiku ir tā darbības mehānisma koncepcijas maiņa. Merck izstrādātās zāles neiznīcina vēža šūnas. Tas arī neiejaucas audzēja molekulārajos mehānismos, lai tas neizplatītos. Tā vietā viņam izdodas deaktivizēt vairogu, ko audzēja šūnas izmanto, lai maskētos, maldinātu un izvairītos no T limfocītu, imūnsistēmas šūnu, kas ir atbildīgas par cīņu pret tām, uzbrukumiem.
Limfocīti atpazīst audzēja šūnas caur molekulu, ko sauc par ieprogrammēto nāvi 1 (PD-1) un kas atrodas viņu membrānā. Kad šis proteīns nonāk saskarē ar neoplastisko šūnu virsmu, tas tos atpazīst un imūnsistēma tiem uzbrūk. PD-1 darbotos kā ļaundabīgu šūnu limfocītu detektors. Tomēr starp rezistences mehānismiem, kas audzējiem ir izveidojušies pret ķermeņa aizsardzības stratēģijām, ir proteīns, kas atrodas uz dažu audzēja šūnu virsmas un kas bloķē vēža šūnu detektorus - PD-1. Šī molekula, ko sauc par PD-L1, saistās ar PD-1 proteīniem un tos inaktivē. Šādā veidā limfocīti identificē audzēja šūnu kā bīstamu un neuzbrūk tai, tāpēc audzējs turpina izplatīties, neizraisot imūnsistēmas reakciju.
Šī mehānisma pamatā ir bremzes, kuras cilvēka ķermenis ir izstrādājis, lai novērstu autoimūnas procesus. Šīs parādības tiek izraisītas, ja imūnsistēmā nav neatbilstības, saskaņā ar kuru aizsargspējas cīnās ar veselām šūnām, kuras tām vajadzētu aizsargāt. Komunikācija, kas izveidojusies starp PD-1 un PD-L1, ir daļa no stratēģijām, kas izstrādātas tā, lai imūnsistēma atpazītu paša ķermeņa šūnas un neuzskatu tās par bīstamām. Tas ir, lai uzbruktu iebrucējiem vai ļaundabīgām šūnām, kas nekontrolēti replicējas, bet ne uz savām veselīgajām šūnām. Problēma rodas, kad audzēji maskējas kā veselīgas šūnas, kas rada PD-L1 vai pārmērīgi to ekspresē, kas ļauj tām izvairīties no iznīcināšanas.
Ribas izstrādātās zāles bloķē limfocītu PD-1 receptoru, lai audzēja šūnas vairs nevarētu sevi maskēt kā veselīgas. Pētījums parāda, kā, pateicoties šai narkotikai, limfocīti cīnās ne tikai ar primāro jaunveidojumu, bet arī ar metastāzēm.
Laboratorijas ir apzinājušās šīs terapeitiskās stratēģijas nozīmīgumu un velta savus centienus (un resursus) šo daudzsološo ceļu izpētei, kuri jau ir devuši savus pirmos rezultātus. Tas attiecas uz ipilimumabu (Yervoy tā komercnosaukumā, no Bristol-Myers Squibb), kas Spānijas tirgū ieradās pagājušā gada decembrī, lai ārstētu metastātisku melanomu, kurā iepriekšējās terapijas nebija izdevušās.
Šīs zāles bloķē citu T-šūnu membrānas olbaltumvielu (CTLA4), kas arī kavē aizsargspēju aktivizēšanu. Tāpat kā lambrolizumabs, zāles saistās ar imūnsistēmas šūnu receptoriem un ļauj tām uzbrukt neoplastiskajām šūnām.
Varbūt vēža imunoterapijas nākotne ir bloķēt nevis vienu, bet vairākus slēdžus, kas izslēdz limfocītu darbību. Uz šo adresi norādīts vēl viens darbs, kas tika prezentēts ASCO. Pētnieki Ludviga vēža imūnterapijas centrā Memoriālajā Sloan-Ketteringa vēža centrā Ņujorkā ir apvienojuši divus medikamentus, kas iedarbojas uz imūnās kontroles inhibitoriem. Viens no tiem ir ipilimumabs. Otra ir jaunattīstības zāles, ko sauc par nivolumabu (citu PD-1 inhibitoru). Neskatoties uz to, ka pētījumā piedalījās tikai neliela pacientu grupa (86) ar metastātisku melanomu, dažās devās audzējs samazinājās par 80% pusi pacientu 12 nedēļu laikā.
Šīs ir dažas no spēcīgākajām darba vietām. Bet ir vēl daudz citu zāļu, kas pēta veidus, kā novērst šķēršļus, kas palēnina limfocītu darbību pret vēzi. Daži no tiem ir vienas un tās pašas tēmas variācijas, piemēram, audzēja šūnu ligandu, PD-L1 molekulas, inhibēšana. Šajā gadījumā receptori netiek bloķēti limfocītos, kas neļauj viņiem darboties, bet gan vilinājums, ko vēzis izmanto, lai tos sajauktu.
Vall d'Hebron slimnīca Barselonā piedalās monoklonālo antivielu (Medi4736) izmēģinājumos, kas bloķē PD-L1, ko izstrādājusi MedImmune laboratorija. Krūts vēža nodaļas un centra melanomas nodaļas vadītājs Havjers Kortess skaidro, ka viņi analizē tā ietekmi pacientiem ar krūts vēzi. "Mums ir provizoriski, bet ļoti interesanti dati, " viņš saka.
Jebkurā gadījumā joprojām ir neatrisināti jautājumi, kas saistīti ar imūnterapiju, ko piemēro vēzim. Piemēram, atšķirīgā reakcija starp pacientiem. Lai gan dažos gadījumos tas ir ierobežots, citās tas ir iespaidīgs. Ribasa citē melanomas pacientes gadījumu, kura pirms 12 gadiem piedalījās pirmajos zāļu ipilimumab izmēģinājumos un redzēja, kā viņas audzējs ir izzudis. 10% gadījumu, piemēram, šajā gadījumā, atbilde ir paliekoša. Imūnsistēma iemācās atpazīt audzēja šūnas un turēt tās miera stāvoklī, kas ir priekšrocība salīdzinājumā ar citām ārstēšanas metodēm. "Varbūt gadījumos, kad ir pilnīga reakcija, tas notiek tāpēc, ka šo pacientu imūnsistēma nav tik palēnināta kā pārējo, " saka Ribas.
Vēl viens aspekts, kas vēl nav atrisināts, ir zināt, kāpēc labākie rezultāti ir sasniegti pacientiem ar melanomu un no attāluma plaušu un nieru vēzi. "Pirmajos divos gadījumos tie parasti ir kancerogēnu, piemēram, saules vai tabakas, izraisīti audzēji, kas izraisa DNS mutācijas. Visticamāk, ka šo mutāciju dēļ tie rada olbaltumvielas, kuras imūnsistēma var atpazīt kā svešas un kuras ir vieglāk uztveramas. atpazīt, "piebilst UCLA ārsts un pētnieks.
Papildus šiem jautājumiem labie rezultāti, ko parāda imunoterapija pret vēzi, skeptiķiem atstāj arvien mazāk vietas. "Dati, kas iznāk , ir iespaidīgi, " saka Havjers Kortess, "īpaši melanomas gadījumā, kuras ārstēšanā notiek revolūcija." "Mēs sākam daudz labāk uzzināt imūno reakciju , lai mēs varētu to uzlabot un optimizēt."
Havjers Gilems to ietekmē. Šis speciālists ir Valensijas Onkoloģijas institūta (IVO) medicīniskās onkoloģijas vadītājs, kas ir jaunveidojumu ārstēšanai specializēts fonds, kurš darbojas kā atsauces centrs Valensijas kopienā. Gilems tiek definēts kā konvertēt. "Es biju imunoterapijas skeptiķis, bet tagad es tam ticu, " viņš saka ar pusi smaidu.
Šis onkologs atceras, ka gadu desmitiem viņi lieto narkotikas (interleikīnus, citokīnus, piemēram, interferonu), kas pastiprina imūnsistēmu pret vēzi. Tomēr nebija labi zināms, kā viņi rīkojās. Atšķirība no pašreizējā brīža ir tāda, ka "vēzis izvairās no ķermeņa aizsardzības mehānismiem, un tagad mēs zinām, kāpēc." "Tagad es varu teikt, ka ticu imūnterapijai, " viņš saka, "tā nav teorija, bet gan tas, ka tā sāk dot labus rezultātus un dažos gadījumos pat labāk nekā ar jebkuru citu terapiju."
Papildus ķīmijterapijai un personalizētai ārstēšanai, kas balstīta uz katra indivīda ģenētiskajām īpašībām, viss liek domāt, ka onkoloģijai drīz būs jauni rīki, kuru pamatā ir imunoterapija, jau izstrādāto zāļu rezultāts, kā arī pārējās līnijas pētījumu procesā. "Pēdējo 10 gadu laikā ir radīta vairāk zinātniskās informācijas, kas saistīta ar vēzi, nekā iepriekšējos 2000 gados, " saka Guilems.
Avots: